上海传染性疾病防控,历史、现状与未来挑战
从历史经验到现代应对策略**
上海作为中国最大的经济中心和国际化大都市,人口密集,交通发达,这使得传染性疾病的防控工作尤为重要,历史上,上海曾多次面临传染性疾病的威胁,如SARS、甲型H1N1流感、COVID-19等,每一次疫情的爆发,都促使上海不断完善公共卫生体系,提升应对能力,本文将回顾上海在传染性疾病防控方面的历史经验,分析当前的防控措施,并探讨未来可能面临的挑战。
上海传染性疾病防控的历史回顾
2003年SARS疫情:公共卫生体系的转折点
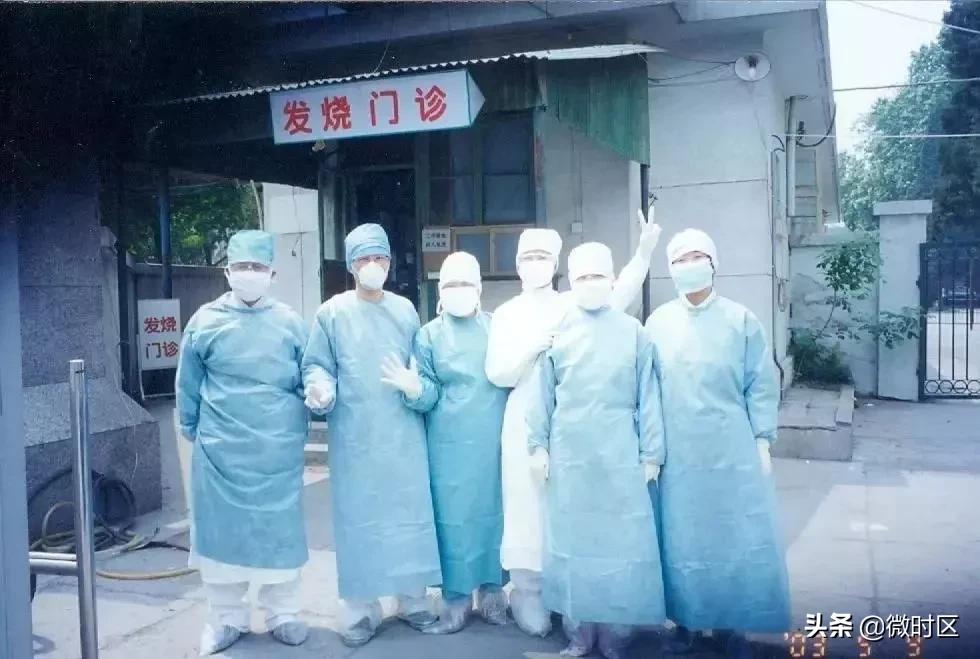
2003年,SARS(严重急性呼吸综合征)疫情席卷全球,上海作为国际化城市,面临着巨大的防控压力,尽管上海并非疫情最严重的地区,但市政府迅速采取了一系列措施,包括:
- 建立发热门诊,加强病例筛查和隔离。
- 强化流行病学调查,追踪密切接触者。
- 加强公众健康教育,提高市民防护意识。
SARS疫情后,上海进一步完善了公共卫生应急体系,为后续的传染病防控奠定了基础。

2009年甲型H1N1流感:疫苗接种与社区防控
2009年,甲型H1N1流感在全球范围内传播,上海迅速启动应急预案:
- 大规模疫苗接种,优先覆盖高危人群(如医务人员、学生)。
- 社区防控,通过居委会和社区卫生服务中心加强病例监测。
- 信息透明化,每日公布疫情数据,减少公众恐慌。
此次疫情表明,疫苗接种和社区联防联控是防控流感类传染病的重要手段。
2020年COVID-19疫情:精准防控与科技助力
2020年,COVID-19疫情暴发,上海作为国际交通枢纽,防控压力巨大,上海采取了一系列创新措施:

- 精准防控:采用“网格化管理”,避免大规模封城。
- 科技赋能:利用大数据追踪密接者,推广健康码。
- 快速检测:建立“15分钟核酸采样圈”,提高检测效率。
上海的防控模式被称为“上海模式”,在保障经济运转的同时有效控制了疫情。
当前上海传染性疾病的防控体系
公共卫生基础设施
- 疾控中心(CDC):上海市疾控中心负责传染病监测、预警和应急响应。
- 发热门诊网络:全市设有200多家发热门诊,确保病例早发现、早隔离。
- 负压病房:多家三甲医院配备负压病房,用于收治呼吸道传染病患者。
监测与预警机制
- 传染病直报系统:医疗机构发现法定传染病后,需在24小时内上报。
- 哨点监测:在机场、火车站、学校等重点场所设立监测点,及时发现异常情况。
疫苗接种与公众教育
- 免疫规划:上海提供免费疫苗接种,如流感疫苗、HPV疫苗等。
- 健康宣传:通过媒体、社区活动提高公众对传染病的认知。
未来挑战与应对策略
新发传染病的威胁
随着全球化进程加快,新发传染病(如猴痘、不明原因肝炎)可能传入上海,应对策略包括:
- 加强国际合作,共享疫情信息。
- 提升科研能力,加快疫苗和药物研发。
抗微生物耐药性(AMR)问题
抗生素滥用导致耐药菌增多,可能加剧传染病的治疗难度,上海需:
- 加强抗生素管理,减少不合理使用。
- 推广快速诊断技术,避免过度用药。
气候变化的影响
全球变暖可能导致病媒生物(如蚊子)分布范围扩大,增加登革热、疟疾等疾病风险,上海应:
- 加强病媒监测,提前预警。
- 改善城市排水系统,减少蚊虫滋生地。
公众健康素养的提升
部分市民对传染病认知不足,可能影响防控效果,建议:
- 加强健康教育,普及科学防护知识。
- 利用新媒体(如短视频、公众号)提高宣传效果。





发表评论